身体里的"气球保卫战":揭秘遗传性球形红细胞增多症
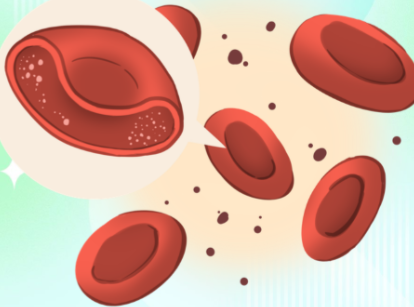
如果把我们的血管比作纵横交错的交通网,那么红细胞就是穿梭其中的"氧气快递员"。正常情况下,这些快递员身材匀称,长得像中间微微凹陷的"甜甜圈"(双凹圆盘状)。这种独特的造型可不是为了好看,而是为了让它们能像灵活的软体操运动员一样,随意改变形状,挤过比自己还窄的毛细血管,把氧气送到身体的每一个角落。
但在一种叫做遗传性球形红细胞增多症(简称HS)的疾病里,这场运输游戏就变成了"碰碰车"大赛。患者体内的红细胞不再是灵活的甜甜圈,而是一个个僵硬的"小钢珠"——也就是球形红细胞。这些硬邦邦的小球球在血管里横冲直撞,最后在脾脏这个"废品回收站"里大量报废,从而引发贫血、黄疸等一系列麻烦。今天,我们就结合最新的临床研究和诊断标准,来扒一扒这场发生在身体内部的"形状危机"。
一、 为什么会变成"小钢珠"?——发病机制大揭秘
为什么好好的"甜甜圈"会变成"小钢珠"呢?这就得从红细胞的"骨架"说起了。
你可以把红细胞想象成一个露营帐篷。外面的防水布是细胞膜,里面的支撑杆和绳索就是膜骨架蛋白。在我们体内,有一群关键的"建筑工人"基因。它们负责生产血影蛋白、锚蛋白和带3蛋白等建筑材料。
在HS患者身上,这些基因发生了突变(就像施工图纸出错了)。结果就是:
1. 骨架塌房:红细胞内部的骨架蛋白要么数量不够,要么结构畸形,撑不起外面的"防水布"。
2. 掉渣缩水:失去了骨架的支撑,细胞膜变得不稳定,会一小片一小片地脱落。这就好比气球漏气缩水,原本宽敞的双凹面逐渐萎缩,最终变成了表面积最小、毫无弹性的球体。
3. 脾脏卡关:这些球形红细胞硬度极高,变形能力差。当它们流窜到脾脏时,就像一辆辆超载的卡车卡在了收费站,怎么挤也过不去。脾脏里的巨噬细胞一看:"这红细胞长得这么怪,肯定是次品!"于是二话不说,把它们统统吞噬销毁。
这个过程叫做血管外溶血。一边是红细胞在脾脏里大批阵亡,一边是骨髓拼命加班生产新细胞,一旦供不应求,贫血就来了。
二、 身体发出的"求救信号"——临床表现
HS患者的临床表现可以说是"千人千面",有的人活蹦乱跳没感觉,有的人却病恹恹的。这主要取决于基因突变的严重程度和残余的红细胞功能。
1. 贫血的"疲惫感"
这是最常见的症状。由于红细胞数量不足,携氧能力下降,患者会感到乏力、头晕、心慌、面色苍白。轻度患者可能只是在剧烈运动后气喘吁吁,重度患者则可能连走路都费劲,血红蛋白甚至跌到60g/L以下(正常成年女性约120g/L,男性约140g/L)。
2. 皮肤和眼睛的"柠檬黄"
红细胞破裂后,体内的胆红素会飙升。这种黄色的代谢产物如果来不及排出,就会沉积在皮肤和眼白上,导致黄疸。很多患者是因为发现自己"变黄了"才去医院看病的。这种黄染可能是持续性的,也可能是在感冒发烧时突然加重。
3. 左上腹的"大包袱"
脾脏因为长期超负荷工作,会变得越来越肥大。患者可能会感到左上腹饱胀不适,甚至能摸到肿大的脾脏边缘。
4. 胆囊里的"石头雨"
这也是HS的一个特色并发症。大量的胆红素排入胆道,很容易析出结晶,形成棕黑色结石。很多年轻人在做胆囊切除手术时,医生才发现他们其实患有HS。
5. 突如其来的"风暴"
少数情况下,患者可能遭遇溶血危象(感染等因素诱发,红细胞破坏剧增)或再生障碍危象(细小病毒感染导致骨髓暂停造血),这时贫血会急剧加重,甚至危及生命。
值得注意的是,约75%的HS是常染色体显性遗传,意味着父母一方有病,子女有50%的概率中招。但也有约25%的患者是由于自身新发突变导致的,家里人可能完全正常。
三、 医生的"火眼金睛"——化验检查与诊断标准
如果你觉得自己有上述症状,医生通常会开哪些单子来确诊呢?这就像是一场对红细胞的"全方位体检"。
1. 血常规:初筛的线索
抽血化验会发现血红蛋白(HGB)降低,网织红细胞(Ret)比例显著升高(这是骨髓在疯狂造血试图补救的信号)。还有一个很有意思的指标叫平均红细胞血红蛋白浓度(MCHC),HS患者的这个值通常是升高的,因为球形红细胞里血红蛋白挤得特别密。
2. 外周血涂片:看图说话
这是最直观的检查。在显微镜下,正常红细胞像甜甜圈,而HS患者的红细胞则是一堆大小不一、圆滚滚、中心没有发白区域的小球,占比常常超过10%(正常人小于5%)。
3. 渗透脆性试验:测测有多"脆"
这是诊断HS的经典试验。把红细胞扔进不同浓度的盐水里。正常红细胞比较坚韧,在低浓度盐水中才会胀破;而HS的球形红细胞膜太薄太脆,在高浓度的盐水中(比如0.5%左右)就开始破裂溶血了。不过,约20%-25%的轻型患者可能查不出来,这时候医生可能会让你把血样放冰箱里孵育24小时后再测,以提高准确性。
4. 酸化甘油溶血试验(AGLT):敏感的侦察兵
这个试验更简单快捷,敏感度高达100%。HS的红细胞在酸化的甘油溶液中溶解得特别快(AGLT50 ≤ 150秒),非常适合用来给家族成员做筛查。
5. 伊红-5'-马来酰亚胺结合试验(EMA):高科技手段
这是目前公认灵敏度最高(>90%)的筛查方法。利用流式细胞仪检测红细胞膜上的特定蛋白(带3蛋白),HS患者的结合量会明显降低。
6. 全外显子组测序(WES):终极判官
对于疑难病例或想明确病因的家庭,WES是目前的"金标准"。它能直接揪出是哪个基因(如SLC4A1、SPTB、SPTA1)发生了突变,不仅能确诊,还能指导遗传咨询和产前诊断。
诊断标准小结:
如果有典型的贫血、黄疸、脾大,加上血涂片看到大量球形红细胞,基本可以确诊。如果没有家族史或者球形红细胞不明显,就需要结合渗透脆性试验、EMA试验甚至基因检测来综合判断。
四、 如何打赢这场"保卫战"?——治疗与管理
既然知道了病因和诊断方法,我们该怎么对付它呢?
1. 叶酸:默默地补给
溶血状态下,骨髓造血非常活跃,对叶酸的需求量大增。补充叶酸可以防止因为原料不足导致的造血停滞。
2. 输血:救急不救穷
对于重度贫血(Hb < 60g/L)或者发生溶血危象的患者,输血是救命的手段。但对于大多数稳定期的患者,并不主张长期依赖输血,以免造成铁过载。
3. 脾切除术:一劳永逸的"拆站行动"
这是目前治疗HS最有效、最根本的方法。既然脾脏是破坏球形红细胞的主战场,那把它切掉,红细胞的寿命就能大大延长,贫血和黄疸症状会立刻好转。
• 时机选择:一般不主张在6岁以下儿童中实施,因为幼儿免疫系统尚未健全,切脾后发生暴发性感染(如肺炎球菌败血症)的风险很高。如果必须切,一定要提前打疫苗(肺炎球菌、脑膜炎球菌、流感嗜血杆菌疫苗)并做好术后抗感染预防。
• 手术方式:推荐腹腔镜微创手术。
• 附带收获:如果患者同时有胆囊结石且有症状,医生会建议在切脾的同时把胆囊也摘了,一举两得。
4. 遗传咨询与产前诊断:未来的希望
对于有家族史的夫妇,借助WES技术明确致病基因突变后,可以通过试管婴儿或羊水穿刺等技术,阻断致病基因向子代传递,实现优生优育。
结语
遗传性球形红细胞增多症虽然听起来吓人,但它其实是一场由于"基因图纸画错"导致的"形状病"。随着医学技术的发展,从传统的血涂片到先进的基因测序,我们已经拥有了越来越精准的武器来识别和对抗它。
如果你或身边的人总是莫名其妙地脸色蜡黄、容易疲劳,别忘了查查血常规和血涂片,也许解开谜题的关键,就藏在这些小小的红细胞形状里。通过科学的诊断和规范的治疗,绝大多数HS患者都能像普通人一样生活、工作和孕育健康的下一代。这场身体里的"气球保卫战",我们一定能赢!
参考文献:沈悌,赵永强 《血液病诊断及疗效标准》第四版
沈克锋 高强 王瑾等 遗传性球形红细胞增多症3例全外显子组基因测序报道[J].内科急危重症杂,2024,30(3):219-223