正确认识“川崎病”,孩子发热不慌乱
最近,住院部来了一个1岁1月龄的孩子,主因“发热4天”入院前已在外面诊所输液治疗,所用药物有抗生素、地塞米松等,仍有反复高热难退,精神疲倦。然而,这位孩子的家长在得知我们考虑“川崎病”的时候,除了质疑,还有指责,更是“抗拒”使用人免疫球蛋白,声称既然有难治性川崎病或者丙球不应答川崎病的可能,后续也是使用激素,为什么不直接使用激素治疗?声称我们医务人员没有科学精神,不能保证百分之一百使用丙种球蛋白后能治愈,因而家属方面坚决不使用人免疫球蛋白,坚持要求使用激素治疗。孩子持续高热,甚至开始出现手足硬肿、草莓舌,症状越来越典型,家属使用豆包、Deepseek等软件查询相关疾病后仍拒绝使用丙球,直至主管医生、上级医生、值班医生连日来多番沟通,最终再孩子高热第8天用上了丙球,用药2天后退热,各项指标逐渐开始恢复症状。
从以上的案例来看,是什么导致临床沟通困难?我觉得主要是家长对“川崎病”的认知不足,随着网络的发达、科普文章的发布,关于川崎病的认知也越来越多,但对于治疗方案的选择、药物的应用,仍需要加强沟通及认知,需要对疾病的影响及药物的作用机理再深入说明。下面我们来全面梳理这个疾病,以期能规范诊断及治疗的同时,能让临床沟通变得流畅、互相配合,最终能及早治疗减轻孩子的痛苦。
一、什么是川崎病?
川崎病,全称是“皮肤黏膜淋巴结综合征”,由日本医生川崎富作在1967年首次发现并报道,因此得名。简单来说,它是一种病因未明的、全身血管发炎的综合征。它会像“点燃小火苗”一样,攻击孩子身体的多个部位,最危险的是,它有可能攻击冠状动脉,如果炎症得不到控制,冠状动脉可能会出现扩张,甚至形成动脉瘤,给孩子未来的健康埋下一颗“不定时炸弹”,有资料显示[1],未经有效治疗的患儿冠脉损伤的发生率为20%~ 25%,已成为儿童后天性心脏病的首要病因。
二、为什么会得川崎病?
很遗憾,川崎病的病因及发病机制至今仍是医学界的一个谜。目前主流的观点认为,它可能是具有遗传易感性的,在接触到某种常见的感染因素(如病毒或细菌)后,身体免疫系统被过度激活,产生了一场错误的、针对自身血管的“内战”。值得注意的是它不是遗传病,也不会传染,所以家长们不必担心它会传染给家里的其他孩子。
三、川崎病的典型症状有什么?(如图一)
川崎病的诊断主要依靠临床症状。如果孩子出现以下表现,尤其是持续高烧不退时,家长一定要高度警惕:
1.发热(最重要的信号、必备条件)
·持续发烧5天以上,体温常高达39-40℃。
·使用抗生素(如头孢、阿莫西林)无效。
·退烧药效果短暂甚至无效,药效一过体温又迅速回升。
2.双侧结膜充血
·眼睛的白眼球部分发红,像“兔子眼”,但没有分泌物(俗称眼屎),就是无菌性结膜炎。
3.口腔黏膜改变
·口腔和咽喉黏膜弥漫性充血,呈鲜牛肉样红色。
·嘴唇干裂、出血、甚至脱皮,形成“草莓舌”(舌乳头凸起、充血,像草莓一样)。
4.多形性皮疹
·身上出现各种各样的皮疹,常见于躯干部,但没有水疱或结痂,大多数无痒感,小部分伴瘙痒。
5.四肢末端改变(最具特征性)
·急性期: 手掌、脚掌出现硬性水肿,皮肤发红。
·恢复期(发病后10-14天): 手指和脚趾末端出现特征性的膜状脱皮(鱼口状脱皮),这是川崎病非常重要的诊断依据。
6.颈部淋巴结肿大
·通常是单侧颈部出现直径大于1.5厘米的肿大淋巴结,可能伴有轻微触痛。
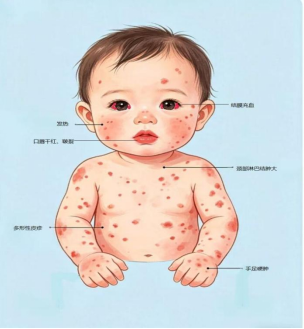
图一:典型川崎病
划重点:并不是所有症状都会同时出现,这给临床诊断增加难度,也让家长们很困惑,当临床典型症状未全部出现时,会对诊断持有怀疑态度。近年来,临床上较多“不完全性川崎病”即典型症状不足4项,但心脏已受损或者符合以下六项中的3项,如①血浆白蛋白≤30g/L;
②贫血(按年龄矫正);③ALT>45U/L;④病程7天后PLT≥450×109/L;⑤WBC≥15×109/L;⑥尿液WBC≥10/HP,考虑诊断不完全性川崎病。可千万别因其“不完全”而掉以轻心,因其更容易引起心脏血管病变,更需规范治疗及长期随访。因此,对于不明原因的持续高烧超过5天的孩子,即使症状不典型,也应尽快就医并请儿科医生评估排除川崎病的可能。
四、川崎病的危害是什么?
川崎病的最大危害在于其对冠状动脉的损伤。
·冠状动脉炎:血管壁被炎症细胞攻击,变得薄弱。
·冠状动脉扩张或动脉瘤:薄弱的血管壁在血流冲击下像气球一样鼓起来。一旦形成动脉瘤,血栓可能堵塞血管,导致心肌梗死,甚至猝死。
五、如何治疗?
治疗的黄金窗口期是发病后的10天之内。在此窗口期内得到规范治疗,可以大大降低冠状动脉病变的发生率。
目前,川崎病的标准治疗方案非常明确,主要是两种武器:
1.大剂量丙种球蛋白
这是治疗的基石。通过静脉输注大剂量的免疫球蛋白,可以快速抑制身体的异常炎症反应,退烧并保护血管。通常在输注后24-36小时内,孩子的体温会恢复正常。
2.阿司匹林
在急性期,大剂量阿司匹林用于抗炎退热;在体温恢复正常后,改为小剂量阿司匹林,利用其抗血小板聚集的作用,预防冠状动脉内形成血栓。
温馨提示:大部分患儿对初始治疗反应良好,但有少数(约10-20%)患儿对丙种球蛋白不敏感,可能需要第二次冲击治疗或使用糖皮质激素等其他方案。
案例中家长在已知该病的情况上,为何坚决不使用丙种球蛋白?关键在于没有认识到川崎病的心脏血管病变危害,不只是发热不退的原因,也没有认识到丙种球蛋白的作用;另一个原因在于治疗费用问题,再一个原因是考虑血制品使用的不安全性问题。虽然在多日沟通下终于使用了丙种球蛋白,而孩子的病情也得到了控制,但是后续的随访工作如何进行,也是值得探讨的问题。退热不代表治疗结束,因为冠状动脉的病变可能在后期才出现或发生变化。我们建议遵医嘱定期复查心脏超声(1个月、3个月、半年、1年等),监测冠状动脉的变化;如果冠状动脉始终正常,阿司匹林通常在发病后6-8周停用。如果已出现病变,则需长期服药并终身随访。疫苗接种:由于大剂量丙种球蛋白会影响活疫苗(如麻腮风、水痘疫苗)的效果,注射后通常建议间隔10个月再接种活疫苗[2]。
六、总结
川崎病虽然可怕,但并非不可控,只要我们做到:
1. 提高警惕: 孩子高烧超过3天,尤其是抗生素治疗无效时,要想到川崎病的可能性。
2. 及时就医: 抓住发病后10天的黄金治疗窗口。
3. 规范治疗: 信任医生的专业判断,及时使用丙种球蛋白。
4. 坚持随访: 出院后按时复查,守护孩子的心脏健康。
希望每一个孩子都能远离病痛,健康快乐地成长!
参考文献:
[1]MCCRINDLE B W, ROWLEY A H, NEWBURG ER J W, et al. Diagnosis, treatment, and long term management of Kawasaki disease: A scientific state ment for health professionals from the American Heart Association[J]. Circulation, 2017, 135(17): e927 e999.
[2] 张媛媛,赵艳君,洪霞,等.川崎病儿童健康管理专家共识[J].上海医学,2024,47(07):389-397.DOI:10.19842/j.cnki.issn.0253-9934.2024.07.001.





