消化道出血与溃疡预防指南:构建从内到外的保护屏障
消化道出血与溃疡是消化内科常见急症,全球每年约有 500 万人因此入院。数据显示,我国消化性溃疡发病率已达 10%-12%,且呈年轻化趋势。本文将从病因解析、预防策略、高危人群管理三个维度,为您提供科学系统的防护方案。
第一章:消化道出血与溃疡的发病机制
消化道出血与溃疡的发生是多因素共同作用的结果:
1.物理损伤:长期食用辛辣、过烫食物,或频繁呕吐导致食管黏膜撕裂(Mallory-Weiss 综合征)。
2.化学腐蚀:非甾体抗炎药(NSAIDs)、酒精、阿司匹林等药物破坏黏膜保护层。
3.感染因素:幽门螺杆菌(Hp)感染占消化性溃疡病因的 70%-80%。
4.病理改变:胃酸分泌过多导致黏膜防御系统失衡,形成溃疡灶。
5.药物使用者:长期服用 NSAIDs(如布洛芬、萘普生)者溃疡风险增加 3倍。
6.Hp 感染者:我国 Hp 感染率约 50%,其中 15%-20%发展为溃疡。
7.应激状态人群:严重创伤、烧伤、重症监护患者易发应激性溃疡。
第二章 科学防护:分阶段预防策略
2.1 预防性用药管理
(1)质子泵抑制剂(PPI)的应用
作用机制与药理特性
PPIs 通过不可逆抑制胃壁细胞中的H+/K+-ATP 酶(质子泵),阻断胃酸分泌的最后步骤。其独特之处在于:
前药特性:需在酸性环境中转化为活性代谢物,故需空腹服用(餐前 30 分钟)。
靶点专一性:仅作用于激活状态的质子泵,不影响基础胃酸分泌。
剂量效应曲线:小剂量即可抑制 90%的胃酸分泌,大剂量(如奥美拉唑 40mg)可使 24 小时酸暴露时间<1%。
常用药物对比
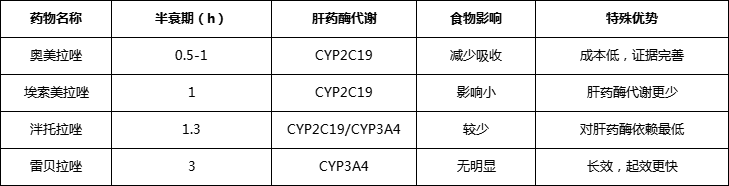
适用场景:长期服用 NSAIDs 者需联用 PPI(如奥美拉唑、埃索美拉唑)。应激性溃疡预防:ICU 患者使用可降低出血风险 50%。胃泌素瘤(Zollinger-Ellison 综合征):需大剂量(如泮托拉唑 80mg/d)。Barrett 食管:长期抑酸可减少腺癌转化风险。
(2)幽门螺杆菌根除治疗
Hp 感染是消化性溃疡、胃癌及胃淋巴瘤的主要危险因素。根除治疗可:
1.使溃疡愈合率从 60%提升至 95%
2.降低胃癌风险达 30%-50%
3.阻断家庭成员间传播
标准方案(推荐疗程 10-14 天)
组成药物:
质子泵抑制剂(PPI):奥美拉唑 20mg bid 、埃索美拉唑 20mg bid 、雷贝拉唑 10mg bid 等
铋剂:枸橼酸铋钾 240mg bid(餐前服用)
抗生素组合:
克拉霉素 500mg bid + 甲硝唑 400mg bid
阿莫西林 1000mg bid + 克拉霉素 500mg bid
左氧氟沙星 500mg qd + 甲硝唑 400mg bid
耐药检测与方案调整
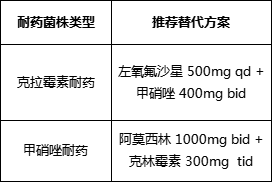
(3)局部耐药率应对
克拉霉素耐药率>15%地区 :首选含左氧氟沙星方案
多重耐药地区:可尝试“salvage therapy ”(如四环素 500mg q8h + 甲硝唑 400mg bid)
复查标准:治疗结束后4周需行碳 13 呼气试验确认根除。
(4)特殊人群用药指南
老年人群(>65 岁)
剂量调整:克拉霉素减至 250mg bid
避免使用甲硝唑(中枢神经系统副作用风险)
监测重点:肾功能、电解质(铋剂可能引起神经毒性)
肝肾功能不全者
肝硬化患者:禁用含甲硝唑方案(诱发癫痫风险)
CrCl<30ml/min:左氧氟沙星减量至 250mg qd
孕妇与哺乳期女性
妊娠期:仅推荐阿莫西林+克拉霉素方案(FDA B 类)
哺乳期:停药后 48 小时方可恢复哺乳(甲硝唑禁用)
2.2 饮食革命:构建黏膜保护屏障
(1)营养素精准补充
蛋白质:每日摄入量需达 1.2g/kg 体重(优质来源:鱼虾、豆制品)。
维生素 U:马铃薯、卷心菜含有的活性成分可加速黏膜修复。
益生元:菊粉、低聚果糖可调节肠道菌群,抑制 Hp 定植。
(2)食疗方推荐
山药莲子粥:健脾固肠,适合脾胃虚弱者(山药 30g + 莲子 20g + 粳米 50g)。
猴头菇炖鸡:猴头菇含多糖成分,可增强黏膜抵抗力。
2.3 生活方式重构计划
(1)压力管理系统
生物反馈训练:通过监测皮肤电反应调整自主神经功能,降低应激性溃疡风险。
睡眠优化方案:保证 7-8 小时高质量睡眠,褪黑素分泌不足会削弱黏膜修复能力。
(2)运动疗法
有氧运动:每周 5次30分钟快走,可改善肠道血流灌注。
禁忌动作:避免剧烈弯腰、屏气发力动作(如举重),防止腹压骤增引发出血
第三章 特殊人群精准防护
3.1 老年患者管理
用药审查:停用不必要的 NSAIDs,改用对乙酰氨基酚等替代药物。
营养干预:补充维生素 B12(每月注射 1mg)预防萎缩性胃炎。
3.2 慢性肝病患者
门脉高压防控:使用β受体阻滞剂(如普萘洛尔)降低食管静脉曲张破裂风险。
内镜治疗:对红色征阳性患者可行内镜下行套扎术或组织胶注射。
3.3 NSAIDs 依赖者
阶梯减量方案:每 3天减少原剂量的 25%,配合 COX-2 选择性抑制剂(塞来昔布)。
替代疗法:物理治疗(超声波、针灸)缓解关节疼痛。
第四章 早期预警与应急处理
4.1 出血征兆识别
潜血信号:持续黑便(柏油样)、舌苔发紫、进行性加重行头晕、乏力。
生命体征监测:心率>100 次/分、血压<90/60mmHg 提示活动性出血。
4.2 家庭急救包配置
应急药物:凝血酶冻干粉、云南白药胶囊(需医生指导使用)。
止血技巧:冷敷剑突下区域(每次 15 分钟)可收缩血管。
第五章 最新研究进展
5.1 微生态疗法突破
粪菌移植(FMT):用于难治性 Hp 感染,根除率达 89%。
益生菌组合:鼠李糖乳杆菌 GG 株联合嗜酸乳杆菌可降低溃疡复发率 40%。
5.2 内镜技术革新
窄带成像(NBI):内镜医师应用NBI模式下观察早期癌变检出率提升至 95%。
内镜下止血技术:对于急性消化道出血的患者可至消化内科急诊止血,包括钛夹夹闭出血血管、聚桂醇注射止血、电凝钳止血等。