别让呼吸“半夜罢工”——阻塞性睡眠呼吸暂停
阻塞性睡眠呼吸暂停(OSA)是临床高发的睡眠呼吸障碍慢性病,以睡眠中上气道反复塌陷、堵塞为核心特征,直接引发呼吸暂停与间歇性缺氧,在睡眠呼吸暂停患者中阻塞型占比超90%。因其发病隐匿、夜间发作且对身体的损伤呈渐进式,被称作潜伏的“夜间隐形杀手”。这种疾病绝非简单的“睡觉打鼾”,而是会持续破坏睡眠结构、累及全身多器官,严重影响生活质量与生命健康。为帮助患者和家属清晰认知、科学照护,本文将通俗解析其病因、症状、危害,同时详细讲解确诊方式与居家护理、病情监测的核心要点,让大家看懂、会照护,远离呼吸“半夜罢工”的困扰。
一、这是什么病?
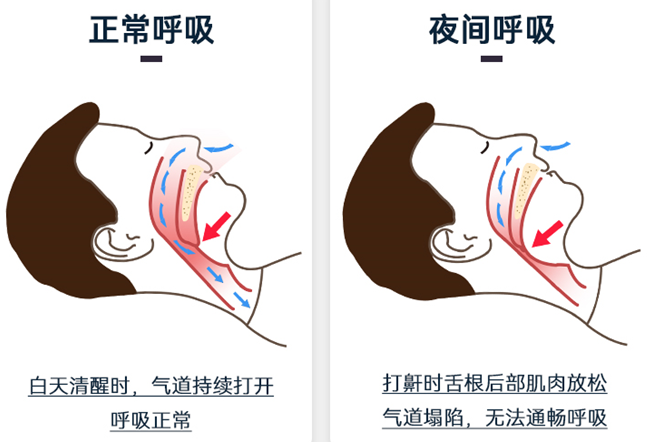
阻塞性睡眠呼吸暂停的发病与睡眠时的身体状态紧密相关。人在清醒时,咽喉部肌肉保持张力,气道通畅,呼吸平稳;入睡后全身肌肉放松,咽喉部肌肉张力下降,舌根因重力后坠,气道会像被捏扁的吸管般变窄甚至完全堵塞,导致空气无法正常进入肺部,引发呼吸暂停。医学上明确界定,每次呼吸暂停时长≥10秒,病情轻重不同,患者夜间暂停频率差异极大,轻者数次,重者可达几十甚至上百次。
反复的呼吸暂停会让身体处于间歇性缺氧状态,大脑为获取氧气会频繁发出“微觉醒”信号,将身体从深度睡眠拉回浅睡眠。这种微觉醒十分短暂,患者自身毫无察觉,却会让睡眠结构彻底破碎,看似睡满整晚,实则处于浅眠间断状态,睡眠质量大打折扣。同时身体持续缺氧,各个器官都会受到不同程度影响,这也是其引发一系列后续问题的核心原因。
人睡着后咽喉肌肉放松,舌根后坠,气道像“被捏扁的吸管”,空气进不去,出现呼吸暂停≥10秒,一晚几十到上百次。大脑因缺氧频繁“微觉醒”,患者自己没感觉,但睡眠彻底破碎、身体持续缺氧。
二、你有没有这些表现?
阻塞性睡眠呼吸暂停的症状有鲜明的昼夜特点,夜间是疾病直接表现,白天则是夜间睡眠不佳、身体缺氧的后续反应,且这类疾病有明确的高危人群,需格外警惕自查。
Ø 夜间表现
最典型的是鼾声响亮且节奏不规律,会突然中断,停顿十余秒后伴随猛喘气或憋醒恢复呼吸;同时患者会睡眠不安、频繁翻身,夜间多汗,夜尿次数≥2次,部分人还会出现睡眠中胸闷、心慌的情况。
Ø 白天表现
即便睡够时间,患者仍会极度困倦,在开会、开车、看电视等场景中极易不自觉睡着,存在极大安全隐患;晨起会口干舌燥、伴顽固性头痛,且头痛多在起床后数小时内缓解;长期患病会导致记忆力下降、注意力不集中,情绪也易烦躁易怒,甚至出现抑郁焦虑;此外,部分患者的高血压、血糖难以控制,即便按时服药效果也不佳,这是因为身体长期缺氧干扰了心血管和代谢系统的正常功能。
Ø 高危人群
肥胖、颈围粗大者是首要高危人群,颈部多余脂肪会直接压迫气道,颈围越粗患病概率越高;扁桃体/腺样体肥大、鼻中隔偏曲等气道结构异常者,先天气道狭窄,睡眠时极易堵塞;中老年男性、更年期女性因年龄和激素变化,咽喉部肌肉张力下降,气道支撑能力减弱,患病风险显著升高;长期烟酒、熬夜人群,酒精抑制肌肉张力,烟草刺激气道黏膜水肿变窄,熬夜打乱身体节律,三者都会诱发或加重病情。
三、不重视,危害很大
生活中很多人将打鼾当作“睡得香”的表现,对阻塞性睡眠呼吸暂停置之不理,殊不知其危害远不止影响睡眠。夜间持续的间歇性缺氧,会逐步损伤全身各器官系统,引发一系列严重并发症。
在心血管系统,缺氧会刺激血管收缩,形成难以控制的“夜间高血压”,同时升高冠心病、心律失常发病风险,严重时引发脑梗、心力衰竭,是心血管疾病的重要危险因素;在代谢系统,缺氧干扰糖脂代谢,降低胰岛素敏感性,诱发或加重2型糖尿病,还会影响肝脏脂肪代谢,导致脂肪肝发生与加重;在神经系统,长期睡眠破碎和脑部缺氧会损伤脑神经细胞,导致记忆力减退、认知能力下降,大幅增加老年患者痴呆风险,同时还会引发焦虑、抑郁等情绪问题;在安全层面,白天过度嗜睡会让患者注意力、反应能力大幅下降,驾驶、操作机械时极易引发车祸、工伤事故,威胁自身和他人安全。
四、怎么确诊?
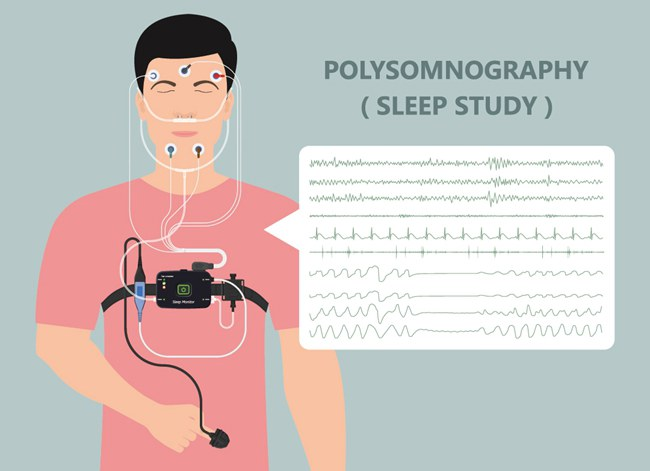
多导睡眠监测(PSG) 是确诊阻塞性睡眠呼吸暂停的“金标准”,这是一种无创、精准的检查方式。患者只需在医院睡眠监测室睡一晚,专业设备会同步监测呼吸频率、血氧饱和度、心跳节律、脑电波、睡眠分期等多项指标,医生会根据监测结果计算每小时呼吸暂停和低通气次数(AHI指数),并依此分度:轻度AHI 5~15次/小时,中度AHI 15~30次/小时,重度AHI>30次/小时,为后续治疗护理方案制定提供精准依据。
五、居家护理、照护要点
阻塞性睡眠呼吸暂停是可防、可控、可干预的慢性病,科学的居家护理是病情控制的基础,结合规范临床治疗,能显著改善症状、降低并发症风险,核心要点围绕睡姿、体重、生活习惯等方面展开,简单易操作且效果显著。

Ø 睡姿:侧卧睡,比吃药还管用
坚决避免仰卧,优先选择左侧或右侧卧位,因仰卧时舌根后坠最严重,极易引发气道塌陷,而侧卧能有效减少舌根后坠,减轻气道压迫。可通过睡衣后背缝网球、使用侧卧枕的方式,防止睡眠中不自觉翻身成仰卧;同时将床头抬高15°~30°,利用重力进一步减轻气道压迫,提升通气效果。
Ø 控制体重:减5%~10%,症状明显好转
临床数据显示,患者体重减少5%~10%,气道堵塞情况会明显缓解,症状大幅改善。颈部脂肪是压迫气道的主要因素,因此减重核心是减少颈部和全身脂肪堆积。饮食上遵循清淡原则,少糖少油少盐,多吃新鲜蔬菜和鸡胸肉、鱼虾等优质蛋白,控制总热量;运动方面,每周保证≥150分钟快走、游泳、骑行等中等强度有氧运动,增强肌肉张力,注意睡前3小时避免剧烈运动,防止影响入睡。
Ø 戒掉3个“杀手”
酒精、烟草、镇静类药物是加重病情的三大元凶,需严格戒掉。睡前4小时严禁饮酒,酒精会抑制咽喉肌肉张力,大幅增加夜间窒息风险;戒烟,烟草有害物质会刺激气道黏膜水肿变窄,加重打鼾和缺氧;禁用安眠药、镇静药,这类药物会抑制呼吸中枢,让呼吸暂停更严重,增加缺氧危险性,若有失眠问题,需在医生指导下调理。
保持鼻子通畅
鼻腔是呼吸第一道通道,保持通畅能减少呼吸阻力,辅助改善通气。鼻塞患者可坚持用生理盐水洗鼻,安全无副作用,能清理分泌物、减轻黏膜水肿;过敏性鼻炎患者遵医嘱规律用药,控制症状;同时调节卧室环境,将湿度控制在50%~60%、温度18~22℃,避免空气干燥刺激咽喉和鼻腔黏膜。

Ø 按医嘱用治疗设备
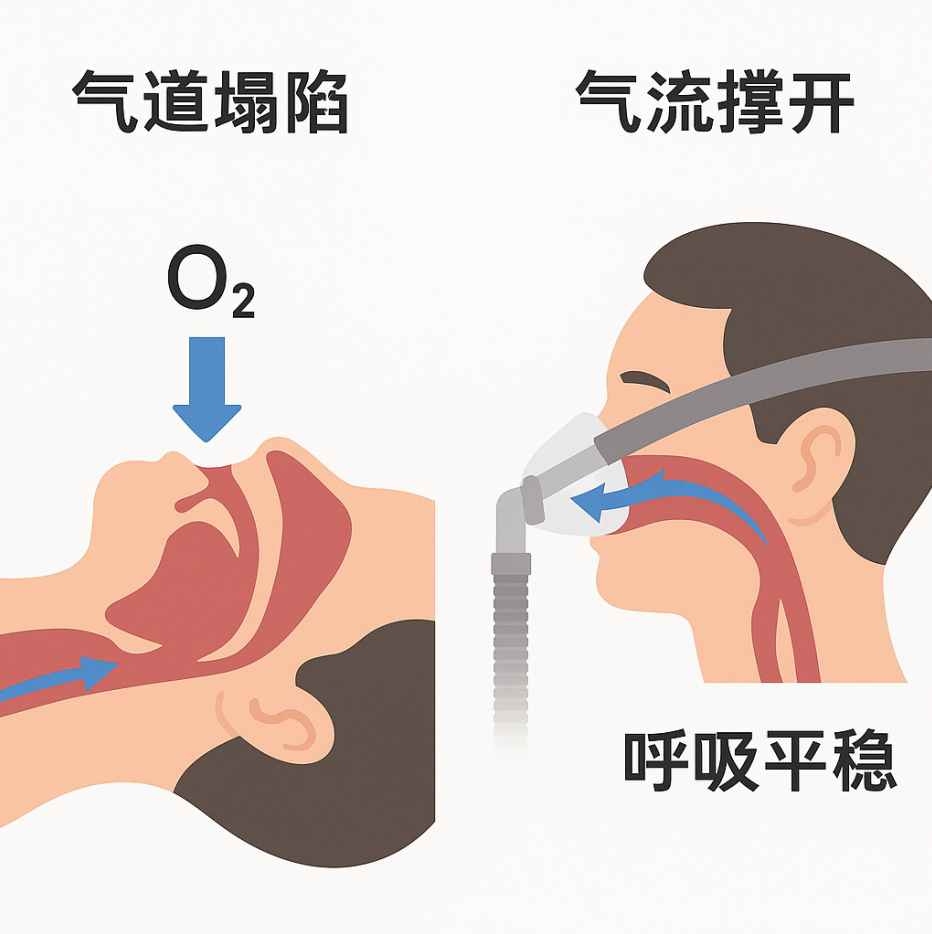
重度患者仅靠居家护理无法彻底改善症状,需遵医嘱使用专业设备并做好日常护理。无创呼吸机(CPAP)是中重度患者首选,夜间佩戴面罩,设备输出持续正压气流撑开气道,从根源解决呼吸暂停;使用时需保证面罩贴合不漏气,湿化器每天换无菌水,管路、滤片定期清洗更换。口腔矫治器适用于轻中度患者,睡前佩戴可前移下颌、防止舌根后坠,佩戴后需做好清洁,避免口腔细菌滋生。
Ø 病情监测与紧急处理
病情监测需要患者和家属共同配合,家属的夜间观察能有效降低发病风险,同时做好紧急处理、定期复查,才能及时掌握病情变化。家属在患者睡眠时,若发现打鼾突然中断、憋气过久,需轻轻唤醒并协助调整为侧卧,恢复正常呼吸;若患者出现口唇发紫、严重胸闷、晨起剧烈头痛、意识模糊等严重症状,需立即送医,避免延误病情。患者每6~12个月需复查一次多导睡眠监测,医生会根据结果评估疗效,及时调整治疗和护理方案。
五、日常照护小总结
阻塞性睡眠呼吸暂停是影响寿命与生活质量的慢性病,绝非无关紧要的“小毛病”,但它可防可控,日常照护的核心总结为五个关键点:侧卧、减重、戒烟酒、通鼻腔、遵医嘱用设备。
对于高危人群,要做好提前预防,养成良好的睡眠、饮食、运动习惯,定期自查;对于确诊患者,更要早发现、早干预、规范护理,坚持居家护理要点,遵医嘱使用治疗设备,定期复查。家属也需做好日常照护与夜间监测,给予患者足够支持。只要做好科学的干预与照护,就能有效改善夜间呼吸情况,告别“憋醒式睡眠”,重新拥有安稳的好觉,守护自身生命健康。
参考文献:
1. 中华医学会呼吸病学分会睡眠呼吸障碍学组. 成人阻塞性睡眠呼吸暂停基层诊疗指南(实践版·2018)[J]. 中华全科医师杂志, 2019, 18(1): 30-35.
2. 中华医学会呼吸病学分会睡眠呼吸障碍学组. 阻塞性睡眠呼吸暂停低通气综合征诊治指南(修订草案)[J]. 中华结核和呼吸杂志, 2012, 35(1): 9-12.
3. 中国医师协会呼吸医师分会睡眠呼吸障碍工作委员会等. 合并阻塞性睡眠呼吸暂停成人患者围手术期管理专家共识(2025版)[J]. 中华医学杂志, 2025, 105(14): 1057-1064.
4. 中国老年医学学会睡眠医学分会. 老年阻塞性睡眠呼吸暂停患者无创正压通气应用规范专家共识[J]. 中国全科医学, 2024, 27(15): 1801-1808.
5. 中华医学会呼吸病学分会睡眠呼吸障碍学组. 阻塞性睡眠呼吸暂停致日间嗜睡诊断与治疗专家共识[J]. 中华结核和呼吸杂志, 2025, 48(4): 281-288.
6. 中国医学科学院阜外医院等. 心血管疾病患者阻塞性睡眠呼吸暂停评估与管理专家共识(2024版)[J]. 中国循环杂志, 2024, 39(5): 433-440.
7. 洪培川, 等. 成人阻塞性睡眠呼吸暂停低通气综合征无创正压通气治疗管理的最佳证据总结[J]. 中国全科医学, 2023, 26(12): 1457-1464.