别等疼了才重视:消化道早癌,其实能“早”发现
在日常诊疗中,消化科医生最常听到一句话:“我平时能吃能喝、一点都不疼,怎么一查就是消化道肿瘤?”这正是消化道早癌最可怕的地方——早期几乎无疼痛,无典型症状,等到出现明显腹痛、呕血、便血、消瘦等症状时,往往已进展至中晚期,治疗难度大、预后差。与之相反,消化道早癌若能及时发现、规范治疗,5年生存率可超过90%,部分黏膜内癌治愈率接近100%。本文用科学、通俗的语言,带大家读懂消化道早癌,学会主动“早发现”,把健康主动权掌握在自己手里。
一、认识消化道早癌:沉默的健康杀手,藏在黏膜里的隐患
消化道早癌,指病变仅局限于消化道黏膜层或黏膜下层的早期恶性肿瘤,主要分为食管、胃、结直肠早癌三类,是我国发病率最高、疾病负担最重的恶性肿瘤类型。国家癌症中心最新数据显示,我国每年新发消化道肿瘤超百万例,死亡人数占全部恶性肿瘤死亡的近半数,但早期诊断率不足20%,远低于日韩等筛查普及的国家。
大众普遍存在“癌症一定会疼”的认知误区,消化道黏膜痛觉神经稀少,早期病灶仅侵犯黏膜表层时,身体不会发出“疼痛警报”,仅会出现反酸、嗳气、腹胀、排便习惯改变等轻微不适,极易被当作普通肠胃问题忽视。正是这种“无症状”的伪装,让消化道早癌成为“沉默的杀手”,在不知不觉中侵蚀健康。
更值得警惕的是,消化道肿瘤从息肉、萎缩性胃炎等癌前病变发展到早期癌,再到进展期癌,通常有5-10年黄金干预窗口期。抓住这段时间筛查干预g,就能以微创方式根治,避免发展为晚期癌症。
二、真实临床案例:不疼、不痒、能吃能喝,却查出早癌
案例1:70岁庞先生,无症状体检,发现胃早癌
70岁的庞先生是一名退休人员,平时注重强身健体,保持良好的运动习惯,没有胃痛、没有反酸、食欲正常,往常的体检只做抽血、B超,从未做过胃镜。在家人劝说下,他第一次接受胃镜检查,医生在胃窦与胃体交界处前壁发现一约8x8mm大小隆起+凹陷型病变,考虑胃早癌,患者坚信自己身体健康,拒绝病理检查,在医师的反复沟通下,患者二次胃镜同意病变部位活检,病理结果提示:粘膜慢性炎伴高级别上皮内瘤变。
因为发现极早,庞先生接受了内镜下ESD微创治疗,无需开刀、无需化疗,住院7天就康复出院,如今已术后半年,等待复查胃镜。
图片名称:胃镜下胃早癌高清图(治疗前)
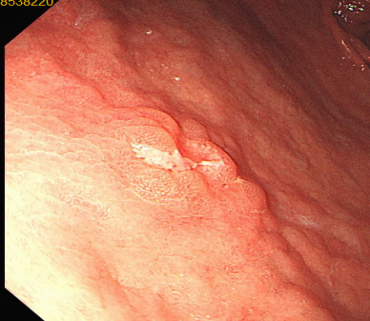
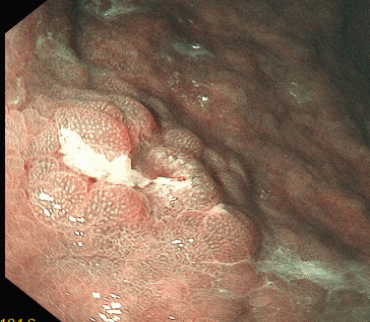
图片说明:白光内镜下可见胃黏膜隆起不平,中央凹陷发红,为早期胃癌病灶
案例2 62岁王先生,因大便不成型,查出结肠早癌
62岁王先生平素大便不成型,没有腹痛、没有消瘦,一直不敢尝试肠镜检查。在亲朋好友建议下,终于决定做一次肠镜检查,检查中发现乙状结肠一枚约15x20mm大小隆起型息肉,表面充血,病理提示管状绒毛状腺瘤伴高级别上皮内瘤变。
医生通过内镜下微创手术完整切除病灶,王先生保留了完整肠道,术后第二天即可下床活动,一周恢复正常工作。
图片名称:肠镜下结肠早癌
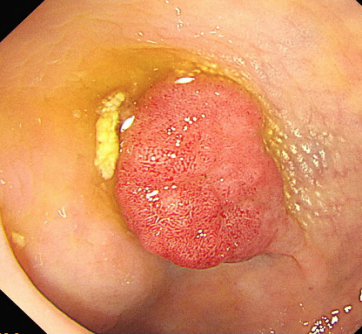
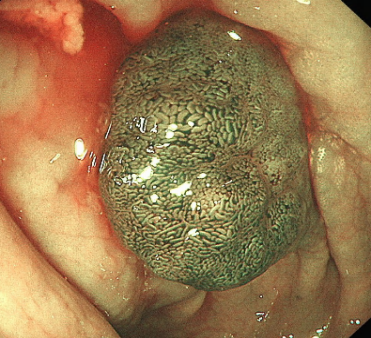
图片说明:肠镜下可见结肠黏膜隆起性病变,表面充血,腺管扩张、不规则,为结直肠早癌典型表现
案例3:57岁祝大爷,长期抽烟、饮酒,查出食管早癌
57岁祝大爷长期抽烟、饮酒,因其儿子为医院护士,出于对父亲身体健康的担忧,建议父亲及时到医院接受胃镜检查。胃镜检查发现距门齿35cm处见一约7x7mm大小平坦型发红病变,病理确诊食管鳞状细胞癌(粘膜内癌)。
通过内镜微创治疗,祝大爷彻底根除病灶,没有切除食管,没有影响进食,生活完全不受影响。
图片名称:食管早癌内镜图像
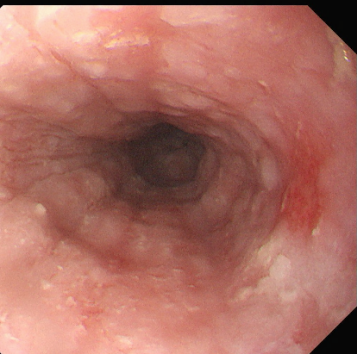
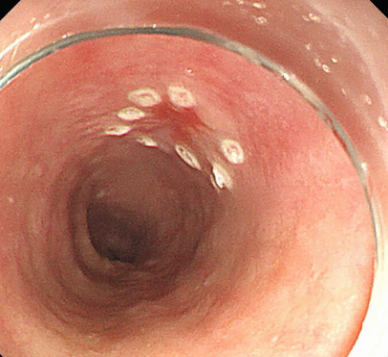
图片说明:白光内镜下食管黏膜边界清晰的发红区,提示早期食管癌
这三个真实案例都在告诉我们:消化道早癌,真的不疼。能吃能喝,不代表没有问题。
三、这些“不疼”的信号,别再当成小毛病
消化道早癌虽无明显疼痛,但并非毫无踪迹。生活中出现以下轻微、持续的异常,就是身体发出的预警,千万别拖延:如进食时胸骨后轻微异物感、哽咽感,反复烧心、反酸;上腹部饱胀隐痛,食欲减退,进食后腹胀加重;胃部不适规律改变,常规药物无效;偶发黑便,排便习惯突变,大便变细带血或黏液等。
此外,不明原因的体重下降、乏力、贫血,也是消化道肿瘤的重要信号。这些无痛症状极易被忽视,一旦出现,及时检查远胜于自行用药。
四、高危人群要警惕:你是否在早癌“高风险名单”里
以下人群属于消化道早癌高危群体,风险远高于普通人,需尽早筛查、定期复查:
45岁及以上人群,发病率随年龄显著上升;有消化道肿瘤家族史,一级亲属患病者风险更高;长期吸烟酗酒,爱吃腌制熏烤高盐食物、饮食不规律;幽门螺杆菌感染、患有萎缩性胃炎、结肠息肉等癌前疾病;长期居住在消化道肿瘤高发地区。
国家卫生健康委发布的《食管癌筛查与早诊早治方案(2024年版)》《胃癌筛查与早诊早治方案(2024年版)》明确建议,高危人群应从40岁开始接受筛查,普通人群45岁启动筛查,持续至75岁或预期寿命不足5年时停止。
五、早发现的“金标准”:胃肠镜检查,不可替代的筛查利器
很多人因恐惧排斥胃肠镜,选择抽血、B超、CT等检查,但这类检查无法发现早期黏膜病变,极易漏诊。胃肠镜+病理活检,是诊断消化道早癌的唯一金标准,没有任何检查可以替代。
胃镜可直观观察食管、胃、十二指肠黏膜,配合染色内镜、放大内镜、窄带成像(NBI)等先进技术,能发现毫米级早癌病灶并完成活检;肠镜不仅能发现早癌,还能直接切除腺瘤性息肉,降低90%以上结直肠癌风险。
随着医疗技术的进步,无痛胃肠镜已全面普及,检查者在睡眠状态下完成检查,全程无痛苦、无记忆,检查时间短、恢复快,彻底告别“怕做胃肠镜”的困扰。对于无法耐受常规内镜的人群,可以选择无痛内镜。
图片名称:无痛胃肠镜检查医生操作图
图片说明:无痛胃肠镜检查过程舒适、安全,是消化道早癌筛查首选
除了内镜筛查,粪便检测、胃功能、幽门螺杆菌检测可作为初筛手段,阳性者再行内镜精查,形成“初筛+精查”的阶梯式筛查模式,提高早癌检出率。
六、消化道早癌的治疗:微创根治,保留器官,回归正常生活
大众印象中癌症治疗需开刀、放化疗,痛苦多、创伤大,但消化道早癌无需开腹手术与放化疗,内镜微创即可根治。
目前临床常用的微创技术包括内镜下黏膜切除术(EMR)、内镜黏膜下剥离术(ESD),精准剥离病变粘膜,仅损伤粘膜表层,完整保留消化器官结构和功能。患者术后1-3天可进食,1周左右恢复正常生活,5年生存率超90%。
图片名称:ESD微创手术术后创面及标本图
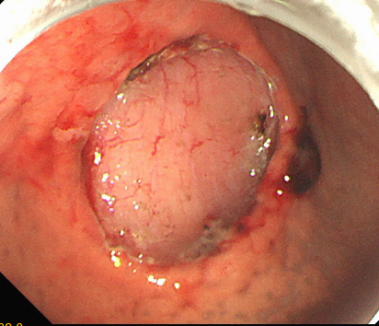
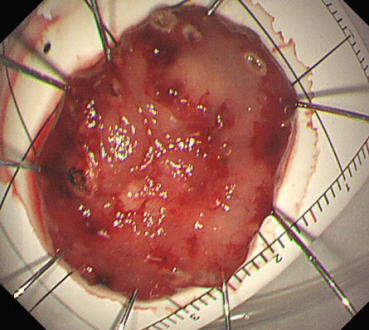
图片说明:内镜下微创切除早癌病灶,不开刀、不化疗、保留器官
中晚期消化道癌需切除部分器官,易出现并发症,部分患者还需放化疗,5年生存率仅10%-35%,费用高、痛苦大、预后差。早发现与晚发现,结局天差地别。
七、别等疼了,才重视消化道健康
消化道早癌不可怕,可怕的是发现太晚、忽视预警、拒绝筛查。它的狡猾之处在于“无痛无症状”,它的可防可治之处在于“早发现、早诊断、早治疗”。
我们总以为“疼痛”是生病的信号,却不知道很多重大疾病,早期都是沉默的。消化道早癌的黄金窗口期,就在那5-10年的无症状期里,一次胃肠镜检查,就能揪出隐藏的病灶,一次微创治疗,就能改写人生结局。
别再用“不疼就没事”自我安慰,别忽视身体细微不适,别恐惧胃肠镜检查。主动筛查、科学预防,就是对自己和家人最好的负责。请牢记:消化道早癌,别等疼了才重视,其实能“早”发现。
参考文献
[1]国家卫生健康委办公厅. 食管癌筛查与早诊早治方案(2024年版)[Z]. 2024.
[2]国家卫生健康委办公厅. 胃癌筛查与早诊早治方案(2024年版)[Z]. 2024.
[3]中华医学会消化内镜学分会消化系早癌内镜诊断与治疗协作组. 常规放大内镜联合病理诊断消化道早期癌专家共识[J]. 中华消化内镜杂志,2025,42(12):987-994.
[4]中华医学会消化病学分会. 中国结直肠癌早诊早治专家共识(2026版)[J]. 中华医学杂志,2026,106(1):23-30.
[5]国家癌症中心. 中国恶性肿瘤流行情况分析报告(2025)[J]. 中华肿瘤杂志,2025,47(8):581-600.
[6]李兆申, 王贵齐. 消化道早癌筛查与内镜诊治进展[M]. 北京:人民卫生出版社,2025.