做个“肠镜”有必要吗?
随着人们对健康意识的提高,大家每年都会去医院做一次体检,这是很有必要的,是对自己身体健康的负责。现在网络信息发达,大家在浏览网页的时候,经常看到“建议 40 岁以上的人群都要 做一次胃肠镜”,那什么是肠镜? 到底看的是哪些部位?为什么要做?到底哪些人需要做?如何去准备?做肠镜过程中及结束后需要 注意什么?今天就这些问题,我们来聊一聊吧。
首先第一个问题:什么是肠镜?肠镜是一种医学检查方法,也是一种医疗器械,通过将一根细长灵活的软管插入肠道,医生可直接观察肠道内部,了解肠道健康状况。以下是具体介绍:
1.小肠镜:可分为常规小肠镜及胶囊肠镜。常规小肠镜检查通常分两次进行,从口侧和肛侧分别进入,用于明确小肠病变。胶囊肠镜则是患者口服胶囊,其在体内停留 12-24 小时,期间可检测肠管病变情况并记录,最后经肛门排出。
2.结肠镜:是大众最常熟知的“肠镜 ”,从肛门插入,逆行经结肠至回盲部或末段回肠,用于诊治结直肠病变。
3.乙状结肠镜:从肛门插入,主要检查乙状结肠及直肠,诊断直肠、乙状结肠疾病。
4.直肠镜:通过肛门插入,检查范围主要为直肠,用于诊断治疗直肠、肛管病变。
我们今天所要重点讲解的是第二个问题:结肠镜。做结肠镜检查之前,我们有必要了解一下结肠的结构。下面是一张结肠解剖图和做肠镜的示意图:(图 1、图 2)
我们需要从肛门进镜逆行而上观察结肠:肛门-直肠-降结肠-横
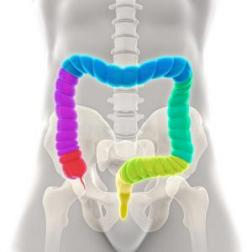
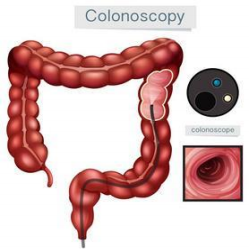
图 1 图 2
结肠-升结肠-回盲部-回肠末端。总长度约 1.5 米左右。(见下图 3)
1.直肠位置:位于盆腔内,上接乙状结肠,下连肛管,长约12-15cm。
2.乙状结肠位置:从左髂嵴水平延伸至第 3 骶椎平面,呈“ 乙 ”字形弯曲,长约 40cm。
3.降结肠位置:沿左侧腹后壁向下延伸,长约25cm,上接乙状结肠,下连横结肠。
4.横结肠位置: 横过腹腔中部,长约 50cm,呈弓形下垂,上接降结肠,下连升结肠。
5.升结肠位置:沿右侧腹后壁向上延伸,长约15cm,上接横结肠,下连盲肠。
6.盲肠与回盲瓣:盲肠:大肠的起始部,位于右髂窝内,长约 6-8cm,与升结肠和回肠相连。
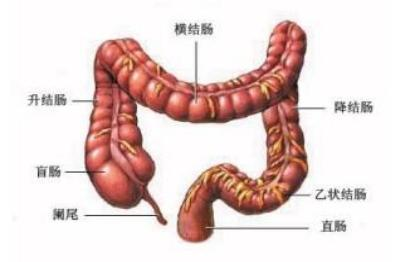
图 3
接下来讨论第三个问题:为什么要做、到底哪些人需要做? 结直肠癌(CRC)是世界范围内第三大常见癌症,也是癌症相关死亡的第二大原因。近年来随着饮食结构和生活方式的西化,我国 CRC 发病率与患病率迅速升高,已逐渐成为中国最常见的消化系统恶性肿瘤,其发病率和死亡率在恶性肿瘤中分别居于第 2 位和第 5 位[1]。本病男性发病率高于女性。结肠癌在 41~65 岁人群发病率高,近20 年,尤其是在大城市,该人群发病率明显上升,且有结肠癌多于直肠癌的趋势[2],同时结肠癌的发病年龄有年轻化趋势。美国癌症协会数据显示, 1990-2016 年间,20~39 岁人群的结肠癌发病率年均增长 1.5%,而 50 岁以上人群发病率呈下降趋势。中国的流行病学调查也显示,30岁以下青年人群中结肠癌的发病率约占总发病率的 10%~15%,较 20 年前增长约 3 倍[3] 。结直肠癌的发病率高达整个胃肠道肿瘤的50%以上,结肠镜检查是结直肠癌筛查的金标准,通过结肠镜检查能够发现早期的肠道疾病,甚至可以发现一些癌前病变,如结肠息肉、腺瘤等,从而提高治愈率和生存率。早期发现并切除息肉,可有效预防结直肠癌的发生。同时结直肠癌早期往往没 有明显症状,或者症状容易与其他常见疾病混淆,如便血、腹泻或便秘等症状很容易误诊为痔疮、肛裂、慢性结肠炎、肠易激综合征等疾病。那么,哪些人群需要重点关注呢?
根据中国结直肠癌早诊早治专家共识(2023 版),中国人群大肠癌发病率自 40 岁开始上升,在 40~74 岁人群中推荐每 5 年进行 1 次结肠镜检查。如果由于筛查对象原因不能进行直接肠镜筛查的,可以先进行风险评估和粪便免疫化学测试(FIT)。
符合以下任意一项为大肠癌高危人群:评估为大肠癌高危人群 的筛查对象应当接受肠镜检查。
(1)一级亲属有大肠癌疾病史;
(2)本人有癌症史(任何恶性肿瘤病史);
(3)本人有肠道息肉史;
(4)同时具有以下两项及以上者:①慢性便秘; ②慢性腹泻;③黏液血便; ④不良生活事件史(发生在近 20 年内,并在事件发生后对调查对象造成较大精神创伤或痛苦); ⑤慢性阑尾炎或阑尾切除史;⑥慢性胆道疾病史或胆囊切除史。
粪便免疫化学测试(FIT)比传统粪隐血在大肠癌筛查上有更更好的敏感度和特异度,是最广泛的CRC 早期筛查技术。推荐筛查周期为每年 1 次。FIT 阳性患者应当接受肠镜检查。
大家学习了结肠镜检查的基础知识后,那我们做结肠镜前需要做什么准备呢? 结肠镜检查前需要到附近的医院进行门诊预约,完善相关的术前检查(术前四项、心电图等)。当然最重要的是准备肠道:肠道的清洁对于一个结肠镜检查是至关重要的的,充分的肠道准备是高质量结肠镜检查的前提,高清洁度的肠道对提高结直肠癌及癌前病变检出,降低结直肠癌发病及死亡率有着重要价值。下面我们来聊一聊如何准备肠道:
1.饮食准备
检查前 3 天:开始进食低纤维、易消化的食物,如白米饭、白米稀饭、水煮鸡蛋等,避免食用粗粮、黑米、蔬菜、水果、奶制品、有色素的调料或饮料等。
检查前 1 天:晚餐后 8 点开始禁食,可适量饮水。晚餐可选择白米稀饭、水煮鸡蛋等。
2.肠道清洁剂选择及服用方法:
2.1 聚乙二醇(PEG) 电解质散(建议分次服用方案)
单次剂量方案:结肠镜检查前 6-8 小时开始服用 3L PEG,2小时内服完。
分次服用方案:方案为检查前 10-12 小时服用 1L PEG,检查当天检查前 4-6 小时服用 2L PEG;4L PEG 方案为检查前 10-12 小时 服用2L,检查当天检查前 4-6 小时服用 2L。
2.2 复方口服硫酸盐溶液(OSS)
分剂量方案:将 1 瓶 176ml 浓溶液稀释至 500ml,在 30-60 分钟内喝完,之后 1 小时内再补充 1000ml 清澈液体, 10-12 小时后再重复一次。
单次剂量方案:首次服药开始, 间隔 2 小时后再重复一次。
2.3 硫酸镁:50g 加清水 100ml 稀释后一次性服用,后续饮水约 2L。
2.4 磷酸钠盐(老年人、肾功能不全慎用):大多数患者采用分次服用方案,检查前 10-12 小时使用至少 800ml 温凉水溶解磷酸 钠盐散剂或稀释口服溶液服用,检查前 3-5 小时重复一次。
2.5 甘露醇:20%甘露醇 250ml 加清水 250ml 稀释后一次性服用,10 分钟后饮水 1500-2000ml。
3 其他注意事项
3.1 祛泡剂使用:可适量使用祛泡剂, 如西甲硅油 15-30ml, 可加入最后一份泻药同时服用,或者于泻药服用完成后 30-60 分钟内服用;二甲硅油 12ml 二甲硅油乳剂(或 5g 二甲硅油散),加100~200ml 常温水摇匀,在最后一次清肠剂服完后服用。
4.特殊情况处理:对于慢性便秘、肥胖、糖尿病等肠道准备不佳的高风险人群,再准备行结肠镜前提前 1 周到消化专科就诊,在医生指导下进行肠道准备,或提前 1 周低渣饮食,提前 2~3 天无渣饮食,并配合服用缓泻剂以及促胃肠动力药物等。
肠道准备好后(见图 4),就可以去做肠镜了。

图 4
最后我们要说说结肠镜检查过程中及结束后需要注意什么。
在检查前和检查过程中:
1.结肠镜目前有普通的和无痛的,价格上差别还是有些大的, 所以要提前和门诊医生进行沟通,看看自己做那个, 当然随着医生技术的不断提高,内镜的快速发展,大部分人对普通结肠镜是能够耐受的,但是对于体型偏瘦、偏胖、女性、腹部手术史、对疼痛比较敏感、需要治疗的患者建议选择无痛结肠镜检查。 无痛肠镜检查需家人签字陪同,检查前禁食 6 小时、禁水 3 小时。女性要避免经期。
3.在结肠镜检查过程中,如果有息肉,有病变可能需要治疗, 活检,所以我们一定要提前停用抗凝药物、抗血小板聚集药物(比如:阿司匹林、氢氯吡格雷片、华法林、利伐沙班、替格瑞洛等), 如果不能停药, 需要及时告知医生。还有有糖尿病的患者, 当天停用降血糖药物。但降血脂、减压的药物要记得服用啊,但是不能过多饮水(防止术中呕吐或者麻醉误吸)。
4.检查过程中可能会向肠道内间断、少量充气,会有腹胀等不适,要尽量放松身体,如果不能耐受可及时告知医生。
检查结束后:
1.饮食
普通肠镜:检查结束后即可进食温热清淡易消化饮食。
无痛肠镜:2 小时后可进食温凉、流质饮食,如温米汤、面汤等,下一餐进食易消化半流质饮食,如稀饭、面条等,次日正常饮食。
取活检或做息肉切除:取活检做病理检查, 2 小时后可进温凉水,4 小时进食温凉流质饮食, 1~2 日应进食稀饭、面条等少渣食物。切除息肉的直径小于 1cm,一般 4~6 小时后恢复流食;大于1cm,24 小时后从流食、半流食逐渐过渡到正常饮食。
2.活动:无痛肠镜检查 24 小时内禁止开车、登高等活动。取活检或做息肉切除等治疗后,勿剧烈运动,多注意休息。
3.观察:注意有无突然出现剧烈腹痛、腹胀、排鲜红色或者暗红色的大便,心慌乏力、手足厥冷、出冷汗、烦躁不安等症状,若 出现上述症状则表明可能出现了结肠镜的并发症出血或者穿孔,应及时就医。
参考文献
[1] Sung H, Ferlay J, Siegel R L, et al. Global Cancer Statistics 2020:
GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries [J]. CA: a cancer journal for clinicians,2021, 71(3): 209-249.
[2] Zheng RS ,Zhang SW ,Zeng HM ,et al. Cancer incidence and mortality in China ,2016[J]. J Natl Cancer Cent ,2022 ,2(1):1-9.
[3] SUNG H, SIEGEL RL, LAVERSANNE M, et al. Colorectal cancer
incidence trends in younger versus older adults: an analysis of population-based cancer registry data[J]. Lancet Oncol, 2024, S1470-2045(24)00600-4. DOI:
10.1016/S1470-2045(24)00600-4. Epub ahead of print.